سیستم هدایت الکتریکی قلب، ضربان قلب را کنترل میکند و باعث میشود بخشهای مختلف قلب به طور کاملا هماهنگ منقبض شوند. این وظایف ظریف و پیچیدهاند، برای مثال، وقتی سیگنال الکتریکی قلب از دهلیز به بطن منتقل میشود، تنها یک دهم ثانیه اختلاف زمانی تاثیر زیادی روی ضربان قلب میگذارد.
با وجود این همه ظرافت و پیچیدگی در سیستم فیزیولوژیک قلب عوامل بسیار زیادی باعث اختلال و بی نظمی آن میشوند. به همین سبب آرتمی قلب علل و عوامل متعددی دارد.
از این جهت برای ارزیابی و درمان افراد مبتلا به آرتمی قلب لازم است تا جایی که ممکن است علل دقیق اختلال در ریتم نرمال قلب مشخص شود. رفع و از بین بردن این علل بهترین روش درمان آریتمی به شمار میرود.
علل آریتمی های قلبی
علل بروز آریتمی قلبی را می توان به چند دسته تقسیم کرد. در اینجا دسته های مهم عواملی که منجر به آریتمی قلبی میشوند را به ترتیب شایع ترین فهرست کرده و مختصرا شرح داده ایم.

عدم تعادل خودکار
سیستم عصبی خودکار، فعالیتهای غیرارادی بدن مثل نفس کشیدن، عرق کردن و ضربان قلب را تنظیم و کنترل میکند.
برادیکاردی (ضربان پایین قلب) و تاکی کاردی (ضربان بالای قلب) در اثر تحریک تون عصب واگ و تون سمپاتیک اتفاق میافتند.
تحریک بیش از حد عصب واگ یا برادی کاردی به دلیل استفراغ، یبوست شدید یا انسداد مجاری ادرار رخ میدهد. افزایش بیش از حد تون سمپاتیک (آدرنالین بسیار بالا) ناشی از استرس حاد یا ترس ناگهانی باعث تاکی کاردی میشود.
راه درمان آریتمی ناشی از عدم تعادل خودکار این است که عامل تحریک تون عصب واگ و سمپاتیک رفع شود. با رفع عدم تعادل خودکار، این آریتمی ها باید از بین روند و در حال حاضر اعمال جراحی اصلاح سیستم عصبی خودکار کمتر انجام میشود.
بیماری قلبی
هر نوع بیماری قلبی میتواند روی سیستم هدایت الکتریکی قلب تاثیر بگذارد و باعث آریتمی قلبی شود. آریتمی های ناشی از بیماری قلبی طیف وسیعی از آریتمی ها از ضربان زودرس خوش خیم دهلیز گرفته تا فیبریلاسیون بدخیم بطن را شامل میشوند.
بیماریهای ساختمان قلب مثل بیماری ایسکمی قلب شایعترین علت آریتمی های خطرناک است که باعث مرگ ناگهانی میشوند.
بیماری ایسکمی قلب ، کاردیومیوپاتی (بیماری عضله قلب) و هیپرتروفی بطن چپ مهترین بیماری های قلبی هستند که باعث آریتمی های مرگبار میشوند.
در حقیقت، ریسک مرگ ناگهانی در افرادی که سابقه حملات قلبی یا سکته قلبی داشتند بسیار بالاست به همین دلیل پزشک سعی میکند برای درمان این بیماران تا حد زیادی این ریسک را به حداقل برساند.
داروها
افرادی که دارای زمینه و استعداد ابتلا به آریتمیهای قلبی هستند (مثلا به دلیل بیماری قلبی یا ژنتیک)، مصرفهای داروهای مختلف می تواند عامل بروز آریتمی قلبی باشد.
تعداد زیادی از داروها می توانند موجب آریتمی قلبی شوند.
شایع ترین داروهایی که باعث آریتمی قلبی میشوند:
- دیگوکسین
- داروهای ضد آریتمی خصوصا، کوئینیدین، دیزوپرامید، پروکائنامید، سوتالول و دوفتیلید
- کوکائین
- آنتی بیوتیک ها مثل آریترومایسین، اریترومایسین، کلاریترومایسین و سیپروفلوکساسین.
- آنتی هیستامین های مثل ترفنادین و آستیمیزول
- داروهای اعصاب مثل هالوپریدول،تورازین و متادون
اختلالات ژنتیکی
جهش های ژنتکی نیز میتوانند عامل آریتمی های قلبی مرموز باشند. در زیر فهرست شایعترین آرتیمیهای قلبی ناشی از اختلالات ژنتیکی ارائه شده است.
با پیشرفت تحقیقات قطعا به این فهرست آریتمی های دیگر اضافه خواهد شد:
- سندروم QT طولانی
- سندروم بروگادا
- تاکی کاردی بطنی پلی مورفولوژیک کاتیکول آمینرژیک
- برخی انواع انسداد قلبی و انسداد شاخه ای
- سندروم سینوس بیمار در جوانان
- انواع فیبریلاسیون دهلیزی
- انواع تاکی کاردی بطنی
چون امروزه آریتمیهای قلبی را بیشتر ناشی از عوامل ژنتیکی میدانند، بعضا برای تشخیص علل آریتمیها توصیه میشود از آزمایش ژنتیک استفاده شود ولی انجام آن به اختیار بیمار گذاشته شده است.
افرادی که یکی از اقوام نزدیکشان دارای به سندروم QT طولانی، سندروم بروگادا یا آریتمی های مربوط به کاردیومیوپاتی هیپرتروفی است لازم است برای انجام اقدامات پیشگیری آزمایش ژنتیک دهند.
افزایش سن
به دلایل نامشخص افزایش سن، با انواع فیبروز منتشر در عضله قلب که باعث بروز سندروم سینوس بیمار ، انسداد قلبی یا فیبریلاسیون دهلیزی میشود ارتباط دارد. فیبروز قلبی ناشی از افزایش سن شایع ترین علت استفاده از پیس میکر (ضربان ساز) افراد پیر است.
اختلالات الکترولیت یا متابولیک
اختلالات مختلف الکترولیک سرم خون و اسیدی بودن خون میتواند باعث بروز آریتمی قلبی شود. این اختلالات بیشتر در افراد دارای سابقه بیماریهای کلیوی و دیابت، افرادی که داروهای خاص (مثل داروهای مدر) مصرف میکنند ، افرادی که دچار کم آبی بدن هستند و کسانی که به شدت بیمار میباشند مشاهده میشود.
شایعترین اختلالات متابولیک و الکترولیک که باعث آریتمی قلبی میشوند:
- هیپوکالمی (سطح پایین پتاسیم خون)
- هایپرکالمی ( سطح بالای پتاسیم خون)
- هیپومنیزیمی (سطح پایین منیزیم)
- هیپوکلسمی (سطح پایین کلسیم)
- اسیدوز (اسیدی بودن زیاد خون)
- آلکالوزیس (قلیایی بودن بالای خون)
بیهوشی
در افرادی که بیهوشی عمومی را تجربه میکنند، آریتمی قلبی بسیار متداول است. بیشتر این آریتمی ها خوشخیم هستند و به راحتی کنترل میشوند اما برخی از آنها خطرناک میشوند و به سختی میتوان آنها را درمان کرد.
ترومای قلبی
گاهی آریتمی ها به دلیل انجام جراحی قلب یا جراحی های ناحیه قفسه سینه رخ میدهد. علت دقیق آن هنوز مشخص نشده است. به ندرت آسیب غیر نافذ قفسه سینه باعث آریتمی میشود.
ایدئوپاتیک
اگر بعد از انجام بررسی کامل علت آریتمی مشخص نشود به آن ایدوئوپاتیک میگویند. از این اصطلاح در پزشکی برای بیماریهایی که علل ناشناخته دارند استفاده میشود.
بسیاری از آریتمیهایی که قبلا جز دسته ایدئوپاتیک قرار گرفته بودند، امروزه مشخص شده است که دارای منشا ژنتیک هستند.
علائم آریتمی چیست؟
آریتمی شاید خاموش و بدون علامت باشد. ممکن است پزشک حین معاینه و گرفتن نبض،گوش دادن به صدای قلب یا انجام آزمایشات تشخیصی متوجه ضربان نامنظم قلب بیمار شود. آریتمی قلبی علامتدار دارای نشانههای زیر است:

- تپش قلب : احساس جا افتادن ضربان قلب ، تاپ تاپ کردن قلب یا افزایش ضربان قلب
- کوبش قفسه سینه
- سرگیجه یا احساس سبکی سر
- تنگی نفس
- احساس ناراحتی در قفسه سینه
- ضعف و خستگی
درمان آریتمی قلبی
درمان به نوع و شدت آریتمی بستگی دارد. در برخی موارد، درمان لازم نیست. دارو، تغییر سبک زندگی ، درمان های تهاجمی، دستگاه های الکتریکی و جراحی راه های درمان آریتمی قلبی است.
داروها
داروهای ضد آریتمی برای تبدیل آریتمی به ریتم نرمال یا جلوگیری از بروز یک آریتمی دیگر تجویز میشوند. از داروهای کنترل ضربان قلب و ضد انعقاد خون یا داروهای رقیق کننده خون مانند وارفارین یا آسپیرین برای کاهش ریسک سکته یا لخته شدن خون استفاده میشود. باید توجه داشته باشید که دانستن نام دارو، نحوه مصرف، دلیل تجویز، عوارض جانبی و داروهایی که قبلا برای آریتمیهای قلبی مصرف کرده اید بسیار مهم است.
تغییر سبک زندگی
سبک زندگی نیز میتواند عامل آریتمی قلبی باشد. اقدامات زیر میتواند احتمال ابتلا به آریتمی ها را کمتر کند:
- ترک سیگار
- مصرف کم یا ترک کافئین. برخی افراد نسبت به کافئین حساسیت دارند و وقتی خوراکیهای حاوی کافئین مثل چای، قهوه، نوشابه و برخی داروها را مصرف میکنند دچار علائم آریتمی میشوند.
- پرهیز از مصرف محرکها. در داروهای سرماخوردگی و مکمل های گیاهی و غذایی مقداری محرک وجود دارد. این مواد حاوی ترکیباتی هستند که موجب بی نظمی در ضربان قلب میشوند. برچسب داروها را بخوانید، از پزشک و داروساز بپرسید کدام دارو برای شما بهتر است.
- مطلع کردن افراد خانواده در مورد علائم آریتمی و نحوه CPR کردن در مواقع ضروری.
- پرهیز از فعالیتهایی که طبق تجربه خود میدانید با انجام آنها دچار آریتمی میشوید.
درمان های تهاجمی
برای درمان یا رفع بینظمیهای ضربان قلب از روشهای درمانی تهاجمی الکتروشوک کاردیوورژن و ابلیشن کاتتر استفاده میشود. پزشک در مورد بهترین روش درمانی تصمیم خواهد گرفت و مزایا و ریسکهای این نوع روشها را برای بیمار شرح خواهد داد.
الکتروشوک کاردیوورژن
بیمارانی که دچار آریتمیهای مداوم مثل فیبریلاسیون دهلیزی هستند، تنها با دارو درمانی ضربان قلب نرمالی نخواهند داشت. الکتروشوک کاردیوورژن به دیواره قلب شوک الکتریکی وارد میکند که باعث هماهنگی قلبی و بازگرداندن ریتم نرمال میشود. این روش بعد از انجام بیهوشی کوتاه مدت انجام داده میشود.
ابلیشن
در ابلیشن، از طریق پیشروی یک کاتتر به قسمتهای کوچک عضله قلب، انرژی وارد میشود. این انرژی یا مسیر ضربان غیر نرمال را قطع میکند و باعث تحریک اتصال ضربان نرمال میشود یا مسیر الکتریکی بین دهلیزها و بطن ها را قطع میکند.
جداسازی ورید ریوی
در بیماران مبتلا به فیبریلاسیون دهلیزی حمله ای، مکرر یا مداوم، از جداسازی وریدهای ریوی استفاده میشود. در این روش با کاتترهای خاصی وارد بافت وریدی شده و قسمتهایی که باعث فیبریلاسیون دهیلزی شدند از کار میافتند.هدف این روش، جداسازی و نه قطع کانونی است که باعث فیبریلاسیون دهلیزی شدهاست.
دستگاههای الکتریکی
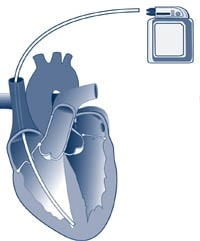
- پیس میکرهای دائمی. این دستگاه تکانه های الکتریکی کوچک را به عضله قلب می فرستد تا ضربان قلب نرمال شود. این دستگاه دارای یک مولد تکانه (دارای یک باطری و یک کامپیوتر ریز است ) و چند سیم است که تکانه ها را از مولد تکانه به عضله قلب ارسال میکند و باعث تحریک فعالیت الکتریکی قلب میشود. از این دستگاه برای جلوگیری از کند شدن ضربان قلب استفاده میشود. پیس میکرهای امروزی طراحی بسیار پیچیدهتری دارند و برای کمک به کنترل آریتمی ها ،بهینه کردن فعالیت های مربوط به ضربان قلب و بهبود هماهنگ سازی قلب طراحی شدند.
- دستگاه الکتروشوک دیفیبلاتورقابل کاشت (ICD): یک دستگاه پیچیده است که برای درمان تاکی کاردی بطنی و فیبریلاسیون دهلیزی – دو آریتمی تهدید کننده زندگی بیمار- مورد استفاده قرار میگیرد. ICD به طور دائم ریتم قلب را کنترل میکند. وقتی ریتم بسیار تند قلب را شناسایی میکند، با ارسال انرژی به عضله قلب باعث تحریک ریتم نرمال میشود.
ICD به چند روش باعث بازگردادن ریتم نرمال قلب میشود:
- ضربان سازی ضد تاکی کاردی (ATP): وقتی قلب تند میزند، یک سری تکانه های الکتریکی وارد عضله قلب می شوند و ریتم نرمال بازگردانده میشود.
- کاردیوورژن: یک شوک الکتریکی کم انرژی به عضلات قلب وارد میشود و ریتم نرمال بازگردانده میشود.
- فیبریلاسیون زدایی: وقتی ضربان قلب به طرز خطرناکی تند یا نامنظم میزند، از شوک الکتریکی با انرژی بالا برای از بازگرداندن ریتم نرمال استفاده میگردد.
- ضربان سازی ضد برادی کاردی: بسیاری از ICDها برای جلوگیری از کند شدن ضربان قلب، ضربان سازی پشتیبانی فراهم می کنند.
جراحی
برای آریتمی هایی که با دارو یا روشهای غیر جراحی قابل کنترل نیستند از جراحی استفاده میشود. همچنین در صورت نیاز به انجام جراحیهای دریچه قلب یا بای پس برای درمان سایر بیماریهای قلبی توصیه میشود برای آریتمی ها نیز جراحی انجام شود. از روش جراحی ماز برای اصلاح فیبریلاسیون دهلیزی استفاده میشود. پزشک در مورد بهترین روش جراحی تصمیم گیری خواهد کرد و ریسک و مزایای آنها را برای بیمار توضیح خواهد داد.



