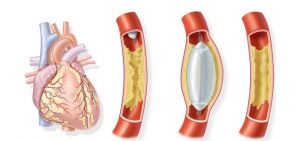
فنر قلب، ابزار ریزی است که عروق قلب را که به خاطر رسوب کلسترول تنگ یا مسدود شده، باز نگه می دارد. وقتی که هریک از عروق قلبی که عروق کرونری نیز نامیده می شود، مسدود شود، از رسیدن خون اکسیژن دار به بافت های قلب جلوگیری می کند؛ این امر ممکن است منجر به حمله ی قلبی شود.
یک متخصص قلب می تواند فنر سیم مانندی را وارد سرخرگ مسدود شده کند و آن را باز نگه دارد و اجازه دهد خون اکسیژن دار دوباره در عضلات قلب جریان یابد.
استفاده از استنت های آنژیوپلاستی، عمل رایجی است که در افرادی که دچار حمله ی قلبی شده اند یا آن هایی که دچار حمله ی قلبی نشده اند اما آزمایشات تصویری (مانند توموگرافی کامپیوتری یا سی تی اسکن و یا اکوکاردیوگرافی) نشان دهنده ی گرفتگی عروق در آن هاست، انجام می شود.
اگر تشخیص داده شود که بیش از دو سرخرگ مسدود شده، بیمار باید عمل بای پس انجام دهد.
مزایای فنر زدن
هر روزه فنر های قلب، جان افراد زیادی را نجات می دهند. در فردی که دچار حمله ی قلبی می شود، قرار دادن فنر می تواند به سرعت جریان اکسیژن را به عضلات قلب بازگرداند، از آسیب بافتی جلوگیری کند و به فرد اجازه ی زندگی بیشتر دهد.

عمل کم تهاجمی آنژیوپلاستی که برای فنر زدن انجام می شود، نسبت به عمل قلب باز مزایای زیر را دارد:
- زمان ریکاوری سریع تر
- عوارض کمتر
- درد کمتر
- احتمال عفونت کمتر
- بدون خطرهای مربوط به بیهوشی
فنر قلب چیست؟
اجازه دهید با جزئیات ببینیم این عمل جراحی پیشرفته چگونه انجام می شود. وقتی که متخصص قلب و عروق مشکوک به انسداد در شبکه ی جریان خون یا تنگی عروق شود، فرایند آنژیوگرافی را انجام خواهد داد؛ این فرایند، نوعی تصویربرداری اشعه ی ایکس است که در آن تصویر واضحی از تمامی سرخرگ ها دیده می شود. با مشاهده ی آنژیوگرام، پزشک می تواند به تشخیص قطعی برسد و گرفتگی قلب یا تنگی عروق را مشخص کند. سونوگرافی داخل عروقی (IVUS) نیز می تواند برای بررسی میزان و محل دقیق گرفتگی مورد استفاده قرار گیرد.

عمل آنژیوگرافی، با وارد کردن لوله ی هدایت کننده ی خیلی باریک در سرخرگ فمورال ران، محلی که از آن جا به نقطه ی مد نظر هدایت می شود، شروع می شود؛ منظور از نقطه ی مورد نظر، جایی از شبکه ی عروق است که باید تصویر برداری انجام شود. در نتیجه یک کاتتر درون لوله ی هدایت کننده تا محل موردنظر برده می شود و رنگ کدر اشعه ی ایکس وارد محل می شود. رنگ در آن ناحیه وارد جریان خون شده و سپس تصویر برداری دقیق اشعه ی ایکس صورت می گیرد و اگر انسدادی وجود داشته باشد تشخیص داده و علامت زده می شود. کاتتر خارج می شود اما لوله ی هدایت کننده باقی می ماند. سپس کاتتر مجدداً با بالنی متصل به سر آن وارد می شود تا به نقطه ی مسدود شده برود و عروق را به اندازه ی اولیه اش بازگرداند.
بعد از آن، آنژیوپلاستی ادامه می یابد؛ کاتتر بالن دار با فنری به دور آن وارد می شود. وقتی که کاتتر به محل مورد نظر رسید، بالن باد می شود و فنر باز شده و کار گذاشته می شود و رگ را در آن نقطه باز نگه می دارد. در طول عمل، جراح از IVUS کمک می گیرد تا فنر را در محل دقیق قرار دهد. گاهی به دلیل وجود چندین انسداد باید چندین فنر قرار گیرد. کل این فرایند ممکن است با توجه به میزان پیچیدگی گرفتگی عروق، یک ساعت یا بیشتر طول بکشد. معمولاً بیماران یک یا دو شب تحت نظارت قرار می گیرند و سپس مرخص می شوند.
در سال های اخیر، گاهی اوقات نوعی استنت دارویی (DES) استفاده می شود. در این موارد، فنر آغشته به داروی جلوگیری از تشکیل پلاک (رسوب) روی فنر است.
انواع فنرهای کرونری کدامند؟
انواع اصلی فنرها عبارتند از:

- فنر فلزی ساده به قلب: این فنرها از استیل ضد زنگ ساخته شده و پوشش خاصی ندارد. آن ها در باز کردن گرفتگی سرخرگ استفاده می شوند.
- فنر دارویی (DES): این فنرها آغشته به دارو هستند و در محل مورد نظر اثر می گذارند و از انسداد مجدد سرخرگ جلوگیری می کنند.

- فنر مهندسی زیستی به قلب: این فنرها فرایند بهبود را سرعت بخشیده و خطر لخته شدن خون را کاهش می دهد. این فنرها، فنر آغشته به پادتن نیز نامیده می شوند.
- بست عروقی قابل جذب: نوعی فنر دارویی (DES) است که پوشش دارویی آن به مرور زمان جذب بدن شده و ناپدید می شود.
- فنر درمان دوگانه (DTS): این نوع، جدیدترین نوع استنت است که نه تنها از تنگ شدن مجدد عروق جلوگیری می کند، بلکه به درمان سرخرگ نیز کمک می کند. DTS هم از بیرون و هم از داخل به دارو آغشته می شود و هم باعث جلوگیری از تشکیل لخته ی خون می شود و هم به فرایند درمان کمک می کند.

عوارض فنر چیست؟
اگرچه عموماً استفاده از فنر بی خطر است اما گاهی اوقات ممکن است عوارضی در طول فرایند یا بعد از آن به وجود آید. عوارض معمولاً در افرادی دیده می شود که سابقه ی عمل قبلی قلب برای درمان گرفتگی داشته اند یا افرادی که مبتلا به بیماری های مزمن مانند نارسایی قلبی، بیماری کلیوی یا دیابت هستند.
عوارض زیر ممکن است رخ دهد:
- واکنش به رنگ استفاده شده در تصویربرداری: در برخی موارد، واکنش آلرژیک به رنگ استفاده شده در تصویر برداری اشعه ی ایکس، نشان داده می شود. در موارد نادر، این رنگ ممکن است باعث آسیب های کلیوی شود.
- عوارض مربوط به کاتتر: عوارضی مانند خونریزی و ناراحتی ممکن است در طول وارد کردن کاتتر مشاهده شود. همچنین ممکن است عروق مجاور نیز به خاطر کاتتر صدمه ببینند.
- لخته ی خون: لخته ی خون جدی ترین عارضه است. لخته های خونی ممکن است منجر به عوارض خطرناکی مانند حمله ی قلبی، سکته و ترومبوآمبولی در بخش های دیگر بدن شود.
- درد قفسه ی سینه: درد قفسه ی سینه علامت تنگی مجدد عروق (ری استنوزیس) است. ری استنوزیس یعنی تنگی مجدد عروق به واسطه ی رشد غیر عادی بافت ها درون رگ تحت درمان. درمان ری استنوزیس شامل آنژیوپلاستی و استفاده از فنری دیگر است؛ که معمولاً از فنر دارویی استفاده می شود.
- فنر زدن یا فنر پوشش دار ناموفق: گاهی اوقات فنرهای پوشش دار که برای درمان آنوریسم آئورتی استفاده می شوند، ممکن است جا به جا شوند. این امر باعث شکسته شدن استنت در عروق مجاور شده و منجر به خونریزی می شود. در چنین شرایطی، بیمار ممکن است علائمی مشابه قبل از فنر زدن را تجربه کند. با این حال شاید در برخی موارد نیز بدون علامت باشد.
پزشکان معمولاً از تکنیک های تصویربرداری مانند آنژیوگرافی توموگرافی کامپیوتری (CT) یا سونوگرافی استفاده می کنند تا فنر را بررسی کنند و این عوارض را تشخیص دهند. آریتمی یا تپش قلب نامنظم و عفونت نیز از عوارض دیگر استفاده از فنر هستند.
بسیاری از افرادی که از فنر زدن استفاده می کنند، باید تا چند هفته بعد از عمل، آسپرین یا داروهای ضد لخته ی دیگر مصرف کنند. این داروها ممکن است منجر به خونریزی های داخلی جدی شود که نیاز به بستری شدن داشته باشد و خطر مرگ فرد را افزایش دهد.
فنر چه مدت باقی می ماند؟
فنرها طول عمر مشخصی ندارند. این موضوع بسیار به واکنش بدن، داروها، رژیم غذایی، سابقه ی پزشکی و سبک زندگی وابسته است. گفته می شود که بیشتر از 15 سال باقی میمانند و پس از آن فرد نیازمند جایگزینی فنر خواهد بود. فنرهای قلب نیز خطرات مشابهی دارند. پس مراقبت ها و کنترل های منظم وضعیت قلب توسط پزشک، بعد از جراحی توصیه می شود.
بعد از فنر زدن چه انتظاراتی داشته باشیم؟
بعد از فنر زدن عروق کرونری، چند ساعت یا یک شب در بخش مراقبت های ویژه تحت مراقبت خواهید بود. در زمان بهبود در این بخش، باید چند ساعت کاملاً بی حرکت دراز بکشید تا رگ بازو یا ران شما کاملاً خوب شود و زخم آن بسته شود.
در طول بهبود، پرستاران ضربان قلب و فشار خون شما را بررسی می کنند. همچنین زخم بازو یا ران شما را نیز بررسی می کنند. بعد از چند ساعت می توانید با کمک گرفتن راه بروید.
محل قرار گرفتن لوله ممکن است حدود یک هفته متورم یا حساس باشد.
مرخص شدن
اکثراً افراد بعد از یک یا دو روز مرخص می شوند. وقتی که پزشکان تشخیص دهد که می توانید مرخص شوید، دستورالعمل های لازم را دریافت خواهید کرد که شامل موارد زیر است:
- چقدر فعالیت یا ورزش می توانید انجام دهید
- چه زمان مجدداً نزد پزشکتان بروید
- چه داروهایی باید مصرف کنید
- وقتی که روزانه به دنبال علائم عفونت در ناحیه ی فنر هستید چه چیزهایی را باید بررسی کنید. علائم عفونت شامل قرمزی، تورم یا نشت مایع است.
- در زمان نیاز با پزشکتان تماس بگیرید. مثلاً باید وقتی که تب یا علائم عفونت، درد یا خونریزی در ناحیه ی کاتتر یا تنگی نفس دارید با پزشکتان تماس بگیرید.
- در صورت نیاز با اورژانس (115) تماس بگیرید. مثلاً اگر در قفسه ی سینه درد دارید.
دکتر شما داروهایی را برای جلوگیری از ایجاد لخته ی خون تجویز خواهد کرد. مصرف داروها مطابق دستور پزشک مهم است. در صورت فنر گذاشتن، داروها خطر لخته شدن خون در فنر را کاهش می دهند. لخته های خون در فنر منجر به مسدود شدن جریان خون و حمله ی قلبی می شوند.
بهبود و نیرو گرفتن
اکثر افراد طی یک هفته بعد از مرخص شدن، از فنر زدن قلب بهبود می یابند و به زندگی روزمره ی خود باز می گردند. پزشک از شما می خواهد که بعد از مرخصی از بیمارستان، بهبود خود را بررسی کنید. در ویزیت های بعدی، دکتر شما را معاینه می کند، در صورت نیاز داروهای شما را تغییر می دهد و بهبود کلی شما را می سنجد. از این فرصت برای پرسیدن سؤال هایتان درباره ی فعالیت، داروها، سبک زندگی یا مسائل دیگری که می خواهید بدانید، استفاده کنید.
تغییرات سبک زندگی
اگرچه آنژیوپلاستی علائم بیماری عروق کرونری (CAD) را کاهش می دهد، اما درمانی برای این بیماری و عوامل آن نیست. تغییرات سبک زندگی به درمان بیماری عروق کرونری کمک می کند و باعث نتیجه گیری بهتر از آنژیوگرافی می شود.
درباره ی عوامل خطر در خودتان برای بیماری عروق کرونری (CAD) و تغییرات لازم در سبک زندگی با پزشکتان صحبت کنید. در برخی افراد این تغییرات، تنها درمان لازم است:
- رژیم غذایی سالمی برای کاهش فشار خون و کلسترول داشته باشید و وزنتان رامتعادل نگه دارید.
- اگر سیگاری هستید، سیگار را ترک کنید.
- اگر چاق هستید و اضافه وزن دارید، وزنتان را کم کنید.
- استرستان را کاهش دهید.
- داروهایی را مطابق دستور پزشک برای درمان فشار خون یا کلسترول بالا مصرف کنید.
توانبخشی قلبی
پزشکتان ممکن است برنامه ی توانبخشی قلبی به شما بدهد. توانبخشی قلبی، به افراد مبتلا به بیماری های قلبی کمک می کند تا سریع تر بهبود یابند و کار و فعالیت های روزمره شان را از سر گیرند.
توانبخشی قلبی شامل فعالیت فیزیکی مدیریت شده، آموزش راه های سالم زیستن و مشاوره برای کاهش استرس و کمک به بازگشت به زندگی پویا است. پزشکتان برای پیدا کردن برنامه ی توانبخشی قلبی در نزدیکی محل زندگیتان به شما کمک خواهد کرد.